Las terapias guiadas por imágenes han impulsado una revolución silenciosa en la atención de salud. Ahora es posible tratar a los pacientes con mayor precisión y de forma mínimamente invasiva, lo que suele traducirse en una recuperación más rápida y mejores resultados de salud. Pero para que las innovaciones en la terapia guiada por imagen se adopten más ampliamente en la práctica clínica, necesitan una sólida base de datos sustentada por evidencias. Es aquí donde el uso de datos del mundo real complementa cada vez más los ensayos clínicos tradicionales para avanzar en nuevos tratamientos intervencionistas basados en la evidencia.
La medicina basada en la evidencia ha sido siempre la piedra angular de la buena práctica clínica. Y con el continuo aumento de la atención basada en el valor, cada vez es más importante. Esto se debe a que el reembolso está cada vez más vinculado a criterios de uso adecuado para los tratamientos intervencionistas, así como a los resultados de los pacientes. Afortunadamente, en la era del big data, tenemos acceso a más información que nunca para evaluar la eficacia de los nuevos tratamientos. Esto significa que los pacientes se benefician de una adopción más rápida de innovaciones que pueden salvarles la vida y que han demostrado su eficacia en aplicaciones del mundo real.
Complementar los ensayos controlados aleatorios con datos de la vida real
Históricamente, los ensayos controlados aleatorios han sido la regla de oro para evaluar la seguridad y eficacia de las nuevas tecnologías sanitarias, generando evidencias sólidas de forma muy controlada. Mientras estos ensayos seguirán desempeñando un papel fundamental en nuestros esfuerzos por innovar en los procedimientos terapéuticos guiados por imagen, una pregunta común en la mente de los pagadores, médicos y revisores normativos es hasta qué punto los resultados de estos ensayos basados en protocolos se generalizan a la aplicación en el mundo real.
Para ayudar a responder a esa pregunta, ahora podemos aprovechar una gran cantidad de datos del mundo real recopilados en la práctica clínica cotidiana. Esto incluye fuentes de datos, tales como, historias clínicas electrónicas, registros de enfermedades, reclamaciones de seguros, así como los datos generados por el paciente a través de dispositivos portátiles.
Con el uso de estos datos del mundo real, podemos evaluar la seguridad y la eficacia de las tecnologías de forma mucho más rápida y en un número mucho mayor de pacientes - lo que proporciona información valiosa que habría tomado muchos más años recopilar si hubiéramos tenido que depender únicamente de los ensayos clínicos.
Acortando el camino hacia la evidencia
Durante la pandemia de COVID-19, todos hemos sido testigos de la importancia de la rapidez en el desarrollo clínico. Los ensayos aleatorios controlados a escala mundial, complementados con análisis tempranos de datos del mundo real, impulsaron la aplicación de los avances médicos en el desarrollo de fármacos y vacunas, a menudo en un tiempo récord.
Algunas de estas mismas lecciones pueden aplicarse ahora al desarrollo y autorización de dispositivos médicos. De hecho, los organismos reguladores ya han demostrado su compromiso para incorporar evidencias del mundo real en su evaluación de los dispositivos médicos.
Por ejemplo, a finales del 2021, Philips recibió la autorización de comercialización para su dispositivo basado en láser CavaClear, utilizando pruebas del mundo real para demostrar la seguridad y eficacia del dispositivo en la práctica clínica [1]. El dispositivo puede ayudar a retirar los filtros de la vena cava inferior (IVC) implantados, en pacientes que de otra manera, tendrían opciones limitadas.
Promover la adopción en la práctica clínica
Tras la introducción en el mercado de nuevas tecnologías, también veo un papel vital para que las pruebas del mundo real ayuden a conformar las directrices prácticas de las sociedades médicas profesionales y las políticas de reembolso de los pagadores.
Un ejemplo de ello es el uso de la ecografía intravascular (IVUS), que permite a los médicos visualizar el interior de los vasos para determinar qué está restringiendo el flujo sanguíneo en los vasos que irrigan el corazón (en intervenciones coronarias) o las piernas (en intervenciones periféricas). La IVUS es una tecnología de imagen que ha sido ampliamente estudiada en aplicaciones coronarias, donde sigue demostrando una mejora de los resultados en los pacientes [2]. Sin embargo, en las intervenciones periféricas, la falta de claridad sobre el uso adecuado de IVUS y la ausencia de datos sobre los resultados de los pacientes han dado lugar a una adopción poco consistente y a recortes anuales de los reembolsos en Estados Unidos.
Esto podría muy bien cambiar en función de las últimas pruebas reales y del consenso de los expertos sobre el uso no coronario de la EIV. En el mayor análisis real de intervenciones vasculares periféricas en extremidades inferiores, con datos de más de 700.000 pacientes, un estudio realizado por el Smith Center for Outcomes Research mostró una reducción asociada del 32% en los principales acontecimientos adversos en las extremidades, como las amputaciones [3]. Más aún, un equipo internacional de más de 40 expertos clínicos dirigido por el Dr. Eric Secemsky, MD, estableció el primer consenso mundial de expertos de distintas especialidades sobre el uso adecuado de IVUS en intervenciones vasculares periféricas [4].
Contar con pruebas clínicas tan convincentes y el respaldo de expertos para el uso de IVUS en intervenciones vasculares periféricas promete establecer un nuevo estándar de atención, que podría mejorar los resultados de salud para los pacientes en todo el mundo e impulsar el reembolso a los médicos para promover una adopción más amplia.
En la Sesión Científica Anual y Exposición del Colegio Americano de Cardiología/Congreso Mundial de Cardiología de este año, pudimos ver más ejemplos de cómo los estudios de alta calidad en el mundo real pueden ayudar a demostrar la mejora de los resultados en los pacientes gracias a las innovaciones en la terapia guiada por imagen.
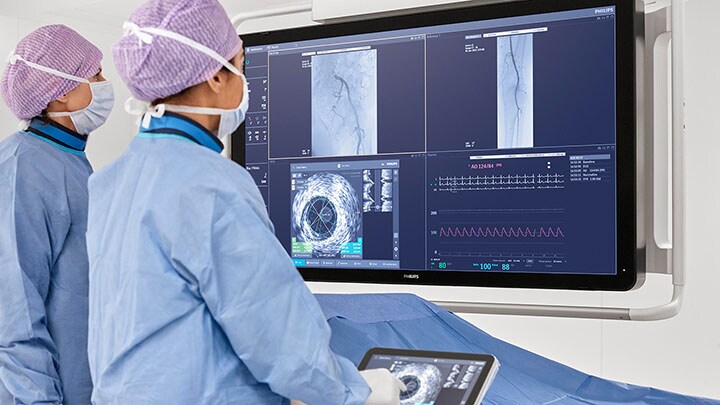
Acelerando el ritmo de generación de evidencias
A medida que la atención de salud se extienda cada vez más desde el hospital hasta el hogar, sólo veremos más oportunidades para la generación de pruebas basadas en datos del mundo real. Con el auge de la tecnología de salud portátil, los estudios clínicos ya han empezado a incluir datos generados por los pacientes, por ejemplo para acelerar el diagnóstico de la fibrilación auricular a partir de la monitorización continua del ECG. Ahora es posible recopilar datos a gran escala en cuestión de semanas, lo que acelera el ritmo de la innovación basada en la evidencia.
Los dispositivos portátiles también permiten el seguimiento domiciliario del paciente después del tratamiento, lo que genera datos adicionales a lo largo del tiempo. Junto con los avances en capacidades analíticas como la IA, esto ofrecerá a los médicos intervencionistas una comprensión más rica a largo plazo de la eficacia de sus intervenciones, ayudándoles a decidir los tratamientos más adecuados para sus pacientes. Todo de una manera altamente fundamentada en evidencias
Otra beneficio potencial del uso de datos del mundo real es que podría generar perspectivas más representativas de la población en general, en comparación con los ensayos clínicos realizados en un subconjunto de la población. La falta de diversidad e inclusión ha sido una preocupación común en los ensayos clínicos. La ampliación de nuestros análisis a conjuntos de datos más amplios y diversos podría contribuir en gran medida a promover una atención equitativa para todos.
Superar juntos los desafíos
Para desbloquear estas oportunidades, todavía hay varios desafíos que debemos superar como sector.
En primer lugar, será fundamental una mayor armonización de la normativa sobre el acceso a los datos y su privacidad para ampliar el uso de los datos del mundo real de forma eficaz y responsable. Con la IA ofreciendo oportunidades sin precedentes para analizar grandes cantidades de datos de manera retrospectiva, es especialmente importante que salvaguardemos la privacidad individual de los pacientes y, al mismo tiempo, permitamos la innovación para el bien común.
En segundo lugar, a través de nuestro trabajo sobre IVUS, hemos aprendido el valor de una estrecha colaboración entre las diferentes partes interesadas, incluidos los médicos, sociedades médicas, pagadores y proveedores de tecnología de salud como Philips. En asociación, podemos identificar dónde se necesitan más pruebas clínicas del mundo real, y cómo podemos generarlas de manera que cumplan los altos estándares de la investigación médica y las sociedades profesionales. Ninguna parte interesada puede hacerlo sola. Nuestra reciente asociación de cinco años con el Smith Center for Outcomes Research es un testimonio de esta creencia. Utilizará plenamente el programa del Centro Virtual de Datos de Investigación de CMS para generar evidencia de alta calidad en el mundo real para los tratamientos intervencionistas emergentes.
Juntos, podemos seguir avanzando en las prácticas basadas en evidencias de terapia guiada por imagen para innovar los procedimientos intervencionistas y elevar el nivel de atención a los pacientes de todo el mundo.
[2] Hong S, Zhang J, Mintz G, et al. Mejora de la supervivencia cardiaca a 3 años tras el implante de un DES largo guiado por IVUS. Journal of the American Coll Cardiol Intv. 15 de enero del 2022 (2) 208–216.
Comparta en sus redes sociales
Temas
Autor

Bert van Meurs
Líder de Negocios Principal de Terapia Guiada por Imagen, Líder de Negocios Principal de Diagnóstico de Precisión (ad interim) Bert van Meurs es el Líder de Negocios Principal de Terapia Guiada por Imagen, Líder de Negocios Principal de Diagnóstico de Precisión (ad interim) y es responsable de Diagnóstico y Tratamiento. También es miembro del Comité Ejecutivo de Royal Philips.
Follow me on
You are about to visit a Philips global content page
Continue












