Dominic Siewko,
Jefe de Gestión Clínica de Dosis, Philips La dosis de radiación de los procedimientos diagnósticos se ha convertido en una cuestión de debate en la prensa popular. Y con los pagos de Medicare correspondientes a algunos de los escaneos de TC a dosis más altas sujetas a recortes que se inicia en el año 2016, se ha elevado con efectividad la bandera roja. Ciertamente, los fabricantes y proveedores de cuidados de la salud tienen que adoptar todos los pasos necesarios para garantizar la seguridad de pacientes y clínicos. Sin embargo, todavía existe confusión en el mercado respecto de la definición de seguridad en lo que se refiere a escaneos diagnósticos, y en mi carácter de profesional de la física dedicado a la salud, tengo la obligación de dejar en claro cuál es el riesgo real y la retribución de la dosis de radiación.
El beneficio es claro
En los EE.UU., el uso de los escaneos de TC casi se triplicó, pasando de 52 escaneos por cada 1.000 pacientes a 149 escaneos por cada 1.000 pacientes entre 1996 y 2010. Según el Colegio Americano de Radiología (ACR), hoy en día se llevan a cabo cerca de 68 millones de escaneos de TC al año en los EE.UU. Dicho de otra manera, prácticamente 1 de cada 5 estadounidenses recibirá un escaneo de TC este año. El motivo es simple: los escaneos de TC pueden generar imágenes más precisas que los rayos X estándar y pueden eliminar la necesidad de realizar cirugías exploratorias en determinados casos. Esa es la parte beneficiosa de la ecuación.
Pero, ¿cuál es el riesgo?
La dosis de radiación constituye la otra parte de la ecuación. Con los escaneos de TC, los técnicos pueden protegerse o limitar las dosis saliendo de la sala o colocándose detrás de una barrera durante el procedimiento. Los pacientes, como sujetos sometidos al procedimiento, son los que reciben la exposición. Sin embargo, si bien un escaneo de TC suma a la carga de la dosis, pongamos la cuestión en perspectiva. La cantidad de radiación “de fondo” a la que estamos todos expuestos en un año es, de hecho, mayor en promedio a la que suponen algunos escaneos diagnósticos de TC. Miren este gráfico:
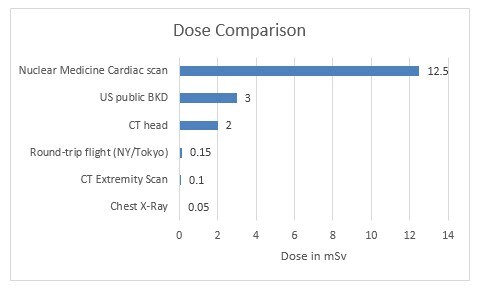
Dicho esto, ¿cómo se supone que los pacientes puedan estar informados respecto de cuál es la dosis correcta para ellos? Y lo que es, tal vez, aun más importante, ¿cuál es la mejor manera para que los proveedores de cuidados de la salud protejan e informen a la gente?
Rompiendo el equilibrio
La meta global consiste en brindar a los clínicos la mejor información de diagnóstico posible a la menor dosis posible. Existe una variedad de maneras de romper el equilibrio entre la dosis y el beneficio: Justificación del procedimiento: Los protocolos tradicionales, impulsados por los modelos de reintegro, suelen demandar la menor y más simple dosis; en primer lugar, los rayos X, luego el escaneo de TC, luego la RNM o alguna variación de los mismos. Pero lo cierto es que, puede tener más sentido comenzar por un escaneo de TC, ahorrando la exposición a la radiación (y ni que hablar del tiempo y el gasto) de los rayos X u otro escaneo preliminar, y logrando un diagnóstico definitivo con mayor rapidez. Optimización del procedimiento: Los clínicos tienen que exigir la tecnología y la capacitación que les permite mejorar y ajustar las imágenes obtenidas a menores dosis. Esto produce el beneficio del diagnóstico a la vez que limita la dosis; un éxito en ambos sentidos. Protocolos de normalización: Los datos de los exámenes de los pacientes con respecto a la exposición a la radiación todavía son subutilizados. Comprender la variabilidad entre escáneres en un departamento es un buen primer paso a garantizar la administración de dosis de radiación estándar. Como la mayoría de las cosas en la vida, la radiología diagnóstica se ve mejorada cuando se encuentra el equilibrio entre los beneficios del diagnóstico y la dosis requerida para llegar a ese diagnóstico. Lograr ese equilibrio resulta cada vez más sencillo mediante una combinación de evidencia, tecnología e inteligencia, y yo tengo fe en que estos avances continuarán sucediéndose. Y a medida que lo hacen, los pacientes y los clínicos deberían seguir teniendo en cuenta la historia real: el riesgo real y las retribuciones.
Gestión de la exposición de los pacientes y el personal
Conozca más acerca de la forma en la que nuestras soluciones DoseWise pueden contribuir a una mejor gestión de la exposición a la radiación médica a los pacientes y los profesionales del cuidado de la salud.